Клітини Лейдіга
| Клітина Лейдіга | |
|---|---|
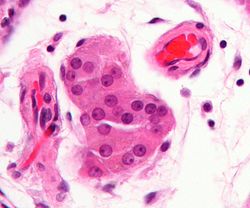 Мікрофотознімок клітин Лейдіга (в центрі знімка) (фарбування г-е) | |
| Деталі | |
| Ідентифікатори | |
| Латина | cellulae Leydig |
| MeSH | D007985 |
| FMA | 72297 |
| Анатомічна термінологія | |
Клітини Лейдіга (лат. endocrynocytus interstitiales testis), також відомі як ендокриноцити яєчка — клітини, що синтезують основний чоловічий статевий гормон — тестостерон.
Клітини Лейдіга названі в честь німецького анатома та гістолога Франца Лейдіга[en], який знайшов їх в статевих залозах ссавців та описав у своїй праці «Про анатомію чоловічих статевих органів і анальних залоз ссавців» у 1850 році[1]
У 1903 році Пол Боуін та Пауль Енцел висловили припущення, що клітини Лейдіга є ендокринними залозами, які відповідають за вторинні чоловічі статеві ознаки, однак не було доказів того, що вони виділяють чоловічий гормон.
Впродовж наступних десятиліть вчені то підтверджували, то ставили під сумнів цю гіпотезу.
В 1920-х роках науковці вважали фактичним джерелом чоловічого гормону сім'яні канальці.
В 1930-х роках чоловічий гормон стали називати тестостероном, його ендокринні функції були вивчені більш широко, і роль гіпофіза у регуляції функцій сім'яників була доведена.
З 1930 по 1950 рр. вчені схилялися до того, що клітини Лейдіга є ендокринними клітинами, хоча не було прямих доказів того, що вони продукують андрогени.
Остаточні прямі докази щодо клітин Лейдіга як ендокринних клітин, що виробляють чоловічі статеві гормони, були наведені в 1958 та в 1965 рр.[2]
Клітини Лейдіга розташовуються невеликими, різними за розмірами, скупченнями у прошарках сполучної тканини між звивистими сім'яними канальцями яєчка. Вони мають круглу або полігональну форму, діаметр близько 15-20 мкм. Цитоплазма — оксифільна (добре забарвлюється кислими барвниками, такими як гематоксилін та еозин), в ній містяться включення глікогену та глікопротеїнів. Ядро велике, кругле, розташоване в центрі клітини. Незерниста ендоплазматична сітка добре розвинена. В мітохондріях містяться характерні трубчасті й везикулярні кристи. Всього в яєчках чоловіка міститься приблизно 200х106 клітин Лейдіга.[3][4]
Функція ендокриноцитів полягає у виробленні тестостерону та його похідних, яке відбувається під дією гормональних сигналів згідно з механізмом зворотнього зв'язку між гіпоталамусом та гіпофізом. За синтез тестостерону відповідає лютеїнізуючий гормон (ЛГ), що виробляється в передній долі гіпофіза.[5] ;[6]
Крім тестостерону, клітини Лейдіга продукують гормон активін (що разом з інгібіном належить до групи факторів росту). Він пригнічує синтез прогестерону та андрогенів і збільшує секрецію фолікулостимулюючий гормон (ФСГ) гіпофіза, впливає на ріст і диференціювання клітин в гіпофізі, нервовій тканині, паракринно діє на клітини статевих залоз.[7]
Також ендокриноцити виділяють пептидний гормон — інсуліноподібний фактор 3, про дію якого поки мало що відомо. Однак, ця речовина є корисною як біомаркер: вимірювання її концентрації в крові дає оцінку про кількість і диференціацію клітин Лейдіга в сім'яниках. Також відомо, що інсуліноподібний фактор 3 максимально виділяється вже в першій половині вагітності людини і грає важливу роль у розвитку чоловічих статевих органів ще з ембріонального періоду розвитку, зокрема впливає на диференціацію ембріональних клітин Лейдіга, діє на специфічні рецептори зв'язок яєчка в паховій області черевної порожнини і викликає їх початкове опущення.[8]
Процес утворення тестостерону починається з гіпоталамуса, який посилає хімічні сигнали гіпофізу у вигляді речовини під назвою гонадоліберин. Під дією цього сигналу гіпофіз виробляє гонадотропіни — фолікулостимулюючий та лютеїнізуючий гормони. Лютеїнізуючий гормон надходить з кровотоком в сім'яники, де викликає синтез тестостерону з холестерину. Якщо концентрація тестостерону стає занадто високою, вироблення гіпофізом лютеїнізуючого гормону сповільнюється.[9][10][11]
Статеві залози як чоловічої, так і жіночої генетичної статі зародка формуються з індиферентних клітин області медіальної поверхні первинної нирки. Розвиток інтерстиційної частини статевих залоз, що має в подальшому основну ендокринну функцію, походить з клітин мезенхіми й утворює в ембріонів чоловічої статі тестикулярні клітини (майбутні клітини Лейдіга та клітини Сертолі), а в ембріонів жіночої статі — тека-клітини. Це відбувається впродовж 6-10 тижнів ембріогенезу.[12]
Існує два види популяцій клітин Лейдіга. Перша популяція утворюється в процесі розвитку плода відразу після експресії гена визначення статі та ранньої диференціації яєчка. Ці клітини виробляють інсулінозалежний фактор 3, а також андрогени, необхідні для правильного розвитку чоловічої репродуктивної системи. Останні дослідження показують, що клітини Лейдіга зародка в основному виділяють андростендіон, який перетворюїться ембріональними клітинами Сертолі в тестостерон. Мало що відомо про регуляцію популяцій ембріональних клітин Лейдіга. У той час як у людини щонайменше декілька аспектів розвитку клітин Лейдіга залежать від дії лютеїнізуючого гормону (ЛГ), у деяких ссавців, наприклад в мишей, їх диференціація не залежить від ЛГ, і досить очевидно, що цю роль бере на себе адренокортикотропний гормон (АКТГ).[13]
Утворення тестостерону в ендокриноцитах вже з 7-8 тижня внутрішньоутробного розвитку контролюється плацентарним гормоном — хоріонічним гонадотропіном. Тестостерон на цьому періоді потрібен для диференціації та формування статевих органів, відповідно до генетичної статі. Активна стадія продовжується до 24-го тижня розвитку, після чого перестає функціонувати більше, ніж на 10 років (до початку статевого дозрівання). З початком пубертатного періоду клітини Лейдіга знову починають активно працювати, виробляючи тестостерон, що зумовлює розвиток вторинних статевих ознак.[12]
Одна з найпоширеніших злоякісних клітин чоловіків у віці 15-35 років. Розвивається переважно в зародкових клітинах яєчка (гермінативні пухлини). Пухлини клітин Лейдіга та клітин Сертолі (негермінативні) є рідкісними (менше 5% пухлин). Симптомом є набряк яєчка, що не викликає хворобливих відчуттів. Понад 90% хворих на цю хворобу виліковується, але після лікування можливе безпліддя.[14]
Гормонально активна пухлина яєчка. Становить близько 1-2% всіх тестикулярних новоутворень. Може розвинутися як в дорослих, так і в дітей. В хворих проявляється гінекомастією та іншими ознаками фемінізації. Також лейдигомою називають пухлини в яєчниках жінок, які я по своїй суті є неоплазіями, які за будовою є схожими до клітин Лейдіга в чоловіків, і продукують тестостерон. При виникненні пухлини в жінки спостерігається маскулінізація тіла, порушення (або припинення) менструального циклу, надмірне оволосіння тіла, зниження тембру голосу.[15][16]
- ↑ Архівована копія. Архів оригіналу за 20 грудня 2014. Процитовано 20 грудня 2014.
{{cite web}}: Обслуговування CS1: Сторінки з текстом «archived copy» як значення параметру title (посилання) - ↑ www-personal.umich.edu/~akc/leydig.pdf
- ↑ Луцик, «Гістологія»; http://www.morphology.dp.ua/_dict/?wid=508 [Архівовано 16 грудня 2014 у Wayback Machine.]
- ↑ Архівована копія. Архів оригіналу за 23 грудня 2014. Процитовано 22 грудня 2014.
{{cite web}}: Обслуговування CS1: Сторінки з текстом «archived copy» як значення параметру title (посилання) - ↑ Архівована копія. Архів оригіналу за 27 грудня 2014. Процитовано 16 грудня 2014.
{{cite web}}: Обслуговування CS1: Сторінки з текстом «archived copy» як значення параметру title (посилання) - ↑ «Фізіологія», Шевчук; http://biomedicina.com.ua/klityny-sertoli-klityny-lejdiha-statevi-klityny-vzajemyny [Архівовано 16 грудня 2014 у Wayback Machine.]
- ↑ Архівована копія. Архів оригіналу за 16 грудня 2014. Процитовано 16 грудня 2014.
{{cite web}}: Обслуговування CS1: Сторінки з текстом «archived copy» як значення параметру title (посилання) - ↑ Richard Ivell, John D. Wade & Ravinder Anand-Ivell (June 2013). INSL3 as a biomarker of Leydig cell functionality. Biology of reproduction. 88 (6): 147. doi:10.1095/biolreprod.113.108969. PMID 23595905.
- ↑ Testosterone Production. YouTube. Mechanisms in Medicine. 1 квітня 2011. Архів оригіналу за 12 лютого 2021. Процитовано 3 червня 2021.
- ↑ Архівована копія. Архів оригіналу за 25 грудня 2014. Процитовано 22 грудня 2014.
{{cite web}}: Обслуговування CS1: Сторінки з текстом «archived copy» як значення параметру title (посилання) - ↑ Архівована копія. Архів оригіналу за 23 грудня 2014. Процитовано 22 грудня 2014.
{{cite web}}: Обслуговування CS1: Сторінки з текстом «archived copy» як значення параметру title (посилання) - ↑ а б http://medicalplanet.su/diagnostica/416.html [Архівовано 16 грудня 2014 у Wayback Machine.] ; Голубєва, «Гермафродитизм»
- ↑ Архівована копія. Архів оригіналу за 23 вересня 2015. Процитовано 22 грудня 2014.
{{cite web}}: Обслуговування CS1: Сторінки з текстом «archived copy» як значення параметру title (посилання) - ↑ Архівована копія. Архів оригіналу за 16 грудня 2014. Процитовано 16 грудня 2014.
{{cite web}}: Обслуговування CS1: Сторінки з текстом «archived copy» як значення параметру title (посилання) - ↑ Архівована копія. Архів оригіналу за 16 грудня 2014. Процитовано 16 грудня 2014.
{{cite web}}: Обслуговування CS1: Сторінки з текстом «archived copy» як значення параметру title (посилання) - ↑ http://meduniver.com/Medical//489.html[недоступне посилання з липня 2019]
- Фізіологія: підручник для студ. вищ. мед. навч. закладів / Ф 50 В. Г. Шевчук, В. М. Мороз, С. М. Бєлан; за редакцією В. Г. Шевчука. — Вінниця: Нова Книга, 2012. — 448 с. : іл.
- Гістологія людини: підручник для студ. вищ. мед. навч. закладів / О. Д. Луцик, А. Й. Іванова, К. С. Кабак, Ю. Б. Чайковський — Київ: Книга плюс, 2003. — 592 с.
- Гермафродитизм: И. В. Голубева — Медицина, 1980. — 160 с. : ил.
- Опухоли клеток Сертоли-Лейдига. Опухоли яичников. [Архівовано 20 грудня 2014 у Wayback Machine.]
| Це незавершена стаття з клітинної біології. Ви можете допомогти проєкту, виправивши або дописавши її. |